初回根管治療
初回根管治療とは
今まで根管治療を受けたことのない歯のはじめての根管治療のことです。
初回根管治療が必要な歯はどんな状態の歯?
●回復できない歯髄炎になってしまっている歯
歯髄炎とは具体的にはどんな状態の歯?
歯の内部の神経(歯髄)に炎症が起きている状態です。
症状:冷たいもの、熱いもので歯がしみる、またはズキズキする症状が長引いている、噛んだ時に痛い何もしなくてもズキズキと歯が疼く痛みがある、眠れないほどの痛みがある
●歯髄壊死により根の中の細菌感染が起きている歯(根尖性歯周炎)
歯髄壊死とは具体的にはどんな状態の歯?
歯髄壊死とは、歯髄炎がさらに進んで、歯の内部の神経(歯髄)が死んでしまっている状態です。歯髄壊死が起こると歯髄が腐っていき細菌感染が起こることが多く、根管の中で細菌が増殖し根の周りで炎症が起こります(根尖性歯周炎)。いわゆる根の周りの骨が溶けている、膿が溜まっている、と言われる状態です。
症状:無症状〜激しい痛みまで様々
噛むと痛い、歯肉が腫れる、歯肉にニキビのようなものができる、何もしなくてもズキズキと歯が疼く痛みがある、眠れないほどの痛みがあるなどの症状
歯髄炎や歯髄壊死が起こる原因は?
歯髄炎は、歯髄がダメージを受けることで起こります。
主な原因:深い虫歯からの細菌によるダメージですが、削る刺激もまた歯髄にある程度のダメージを与えます歯髄炎を起こします。過去に深い虫歯治療を受けている歯、またはたくさん削られている歯も歯髄炎、歯髄壊死を起こすことがあります。また、虫歯のない健全な歯でも、深い亀裂(ひび、クラック)など入ると細菌の刺激が歯髄に伝わり歯髄炎を起こす原因になります(症例3)。
細菌の刺激だけでなく物理的な刺激も歯髄炎の原因となります。
矯正治療で歯にかかる負荷が大きい場合や、歯をぶつけた場合、噛み合わせで過度の負荷がかかっている場合、など物理的なストレスも歯髄炎、歯髄壊死を起こす場合があります (症例1へ)。虫歯もなく、削ったことがない健全に見える歯でもこういった刺激から歯髄が弱っていくケースもあります。
また、長引く知覚過敏から歯髄炎に移行するケースもあります。
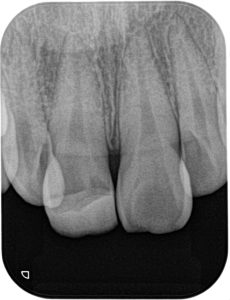
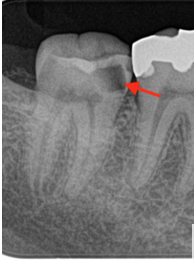
虫歯が原因の歯髄炎
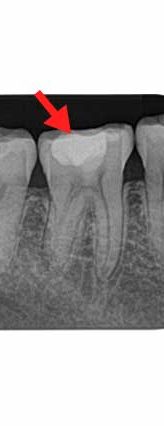
症例:20代女性、右下7ズキズキする痛み。レントゲンで歯髄に近いところまで進んだ虫歯が明らか(赤矢印)。歯髄炎を発症している。
 |
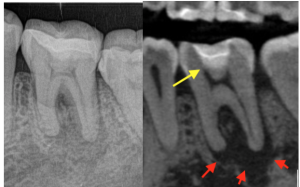
過去の深い虫歯治療が原因と思われる歯髄壊死
症例:30代女性、歯茎が晴れてズキズキする、CBCTで根の周りの炎症像(黒い影、赤矢印)と過去の治療が歯髄と近接しているため、かなり深いところも削っていることがわかる(黄色矢印)。歯を削る刺激も歯髄にダメージを与える。歯髄壊死から根尖性歯周炎を発症と診断。
 |
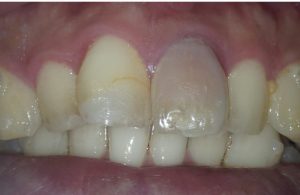
歯をぶつけた(外傷)が原因の歯髄壊死
歯をぶつけたことが原因で歯髄壊死になる場合、赤黒く変色することがあります。
症例:13歳男性、転んで前歯をぶつけた。歯の色がだんだん黒ずんできた。レントゲンから炎症像は明らかでないが歯髄の診査から歯髄壊死と診断。(若年年者のため被爆の観点からCBCT撮影は行なっていません)外傷によって歯髄に物理的なダメージが加わることで歯髄壊死が起こることを示す一例。
 |
矯正治療で歯にかかる力が原因で起こる歯髄壊死(根管の狭窄を伴うことが多い)
症例:30代女性 矯正治療の既往あり。左下5の腫れ痛みで来院。CTで歯髄壊死と根尖性歯周炎と診断。虫歯、大きく削った後もない歯のため、矯正の力によって徐々に歯髄壊死したと思われる。矯正力が原因の場合は外傷による一撃の大きなダメージと違い、徐々に加わるダメージのため根管の狭窄(石灰化根管)が起こることも多い。本ケースも根管狭窄(根管が狭まってしまうこと)が起きている。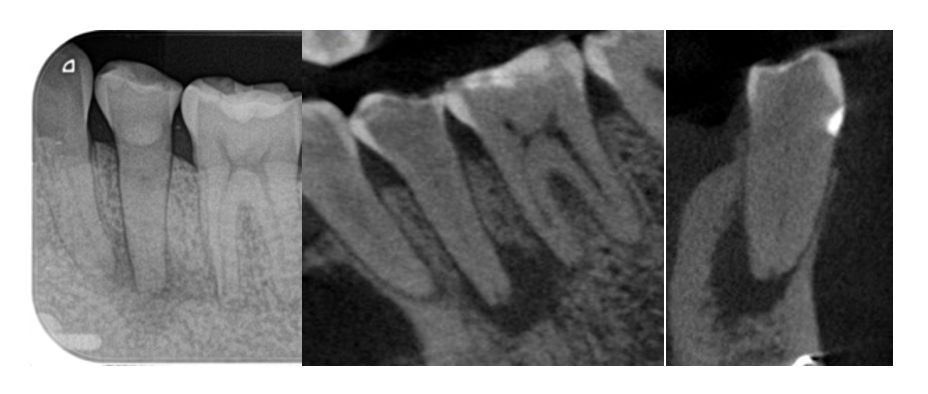
どのように診断するの?〜歯髄炎〜
- 問診:痛みの症状の経過、過去の治療の経歴(疑わしい原因が歯にあるかどうか)
- 歯髄診査:
- レントゲン検査:疑わしい原因が歯にあるかどうか
*根管の感染が始まっていない場合は根の周りのレントゲン像は正常像のため、歯髄の診査や痛みの既往などでの診断がメインとなります - CBCT検査:歯髄炎から歯髄壊死の移行期の場合CBCTの検査でレントゲンでは検出できない病巣が検出できる場合があります
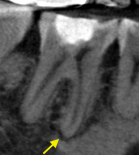
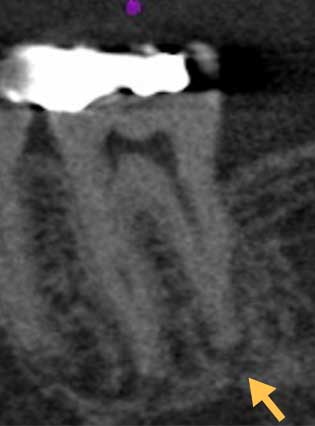
症例:右下6の歯髄炎の歯のレントゲン像とCBCT画像
過去の治療(詰め物)が深く神経と近いことがわかります(赤矢印)。CBCTでレントゲンではわからない根の周りの若干の黒い影が出始めています(黄色矢印)
 |
 |
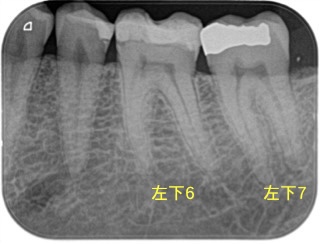
症例:クラックが原因と思われる左下7歯髄部分壊死(歯髄炎〜歯髄壊死の移行期)のケース
左下奥歯の噛んだ時の痛みと冷たいもので染みる症状が数ヶ月続いているが複数の歯科医院で虫歯がないため放置されてしまったケース。虫歯治療をした時期は5年以上前
レントゲン、CBCTから左下6、7番の詰め物の深さは神経とは離れています。
歯髄診査から左下6は正常反応、噛んだ時の痛みは左下7にあり。
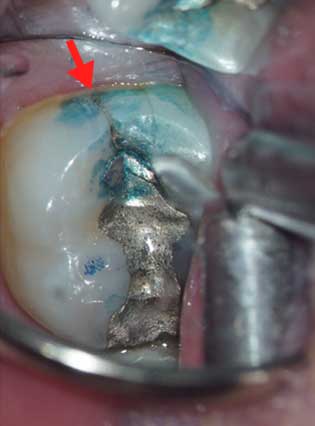
顕微鏡を使った染め出し検査で左下7にクラック(亀裂)が発覚(赤矢印)
治療時、 亀裂が深く神経の穴まで進んでいることが確認される。
(これ以上クラックが根の方まで進んでいる場合は予後不良の場合のため抜歯も治療の選択肢となる)
 |
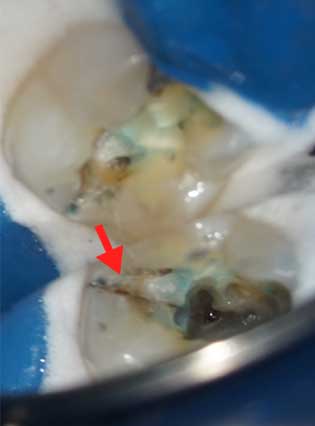 |
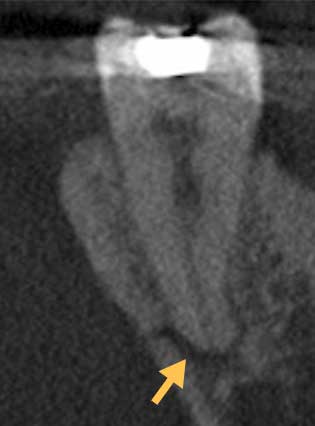
原因は左下7のクラック(亀裂 赤矢印)による歯髄炎からの歯髄部分壊死と診断
CBCTでも根の周りに透過像(黒い影 黄矢印)が検出される
 |
 |
コラム:歯髄炎から歯髄壊死に至るまでの期間は診断が難しい
奥歯では歯髄炎から歯髄壊死になるまでの移行期間が長い場合も多くレントゲンで明らかに診断できるようになるのに半年〜1年程度かかる場合もあります。
一般歯科で神経が助かるか助からないかを診断することが難しく、歯が沁みている、痛みがある状態でも、噛み合わせの調整やレーザー治療、知覚過敏の治療などで様子を見るパターンが多く見られます。
そういった方法で歯髄炎を解決することはできないため、痛みの不快症状が改善せず、当院に診断のために訪れる患者様はお少なくありません。虫歯治療後やセラミック治療後に沁みる症状が長引いている場合は歯髄炎の可能性が高いため、早めの専門医受診をおすすめします。放置していると痛みが悪化し歯髄壊死に至ります。
どのように診断するの?〜歯髄壊死、根尖性歯周炎〜
- 腫れや痛みの症状の有無
- 歯髄診査:反応がない場合は歯髄壊死の可能性があります
- レントゲン、CBCT検査:根尖性歯周炎を発症している場合、根の周りを取り囲む黒い影がみられます。
*レントゲンの二次元画像では病気が小さい場合は検出できないことがあります。CBCT検査は感度が高くより確実です。
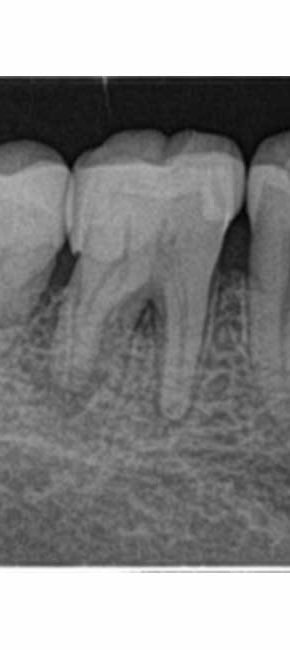
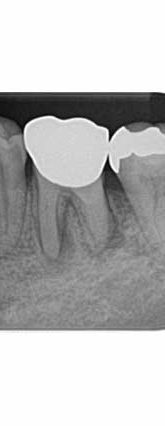
症例:レントゲンで明らかな場合
歯茎が腫れたため一般歯科を受診、レントゲンで左上2に大きな黒い影が見つかる
過去に行った神経に近い虫歯治療の痕跡(詰め物)が見られる
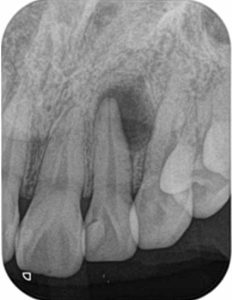
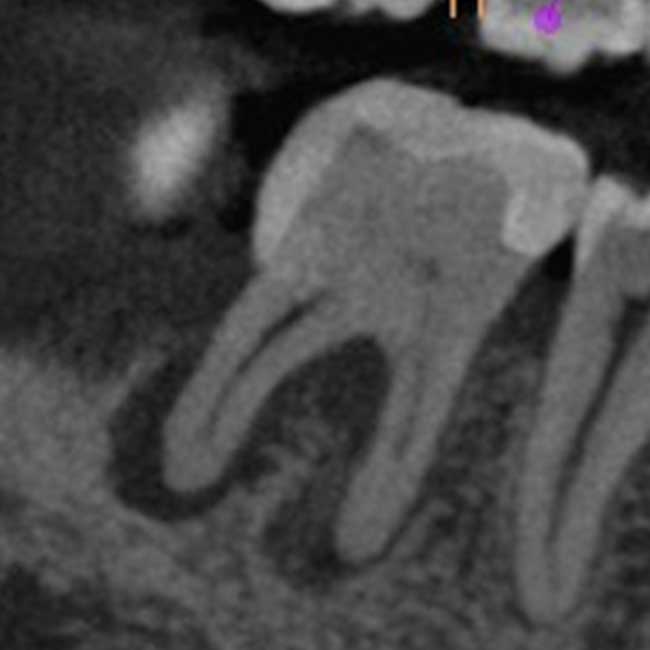
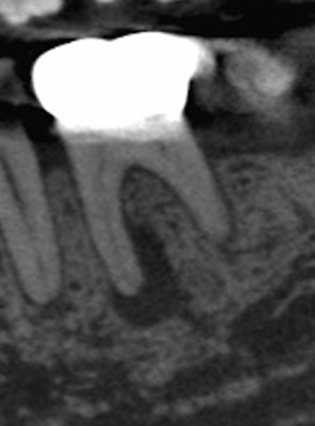
症例:CBCTでより正確に病変が検出できる場合
歯髄炎の歯とは異なり、根の周りに明らかな黒い影(炎症像)が確認できます。奥歯の場合はCBCT画像でより詳細に診断が可能です。
 |
 |
 |
 |
当院での初回根管治療、治療時どんなことに注意しているか?
Point1
ラバーダムを装着し、無菌的な治療を行うことで治療中の細菌感染を防ぎます (どんな歯にも必要なマストの条件です)
→一般歯科では難しいことがほとんどなため、細菌流入による治療の失敗が特に奥歯では多く見られます
Point2
歯の強度をなるべく落とさないよう削りすぎないよう(歯の厚みを減らさないよう)必要最小限の削り方で行う
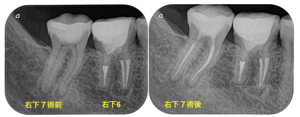
削りすぎない治療
右下7の初回根管治療(当院治療)、右下6は再治療(当院治療)。右下7は初回治療のため元の歯の厚みをなるべく維持した治療可能ですが、右下6は再治療のため、過去の根管治療ですでに多くの部分が削られています。
Point3
根管充填後に行うコア築造処置は細菌感染を防ぐ観点から根管充填後にラバーダム装着下で行います。レジンコアの築造は極力歯槽骨より低めの位置から行います(赤矢印、細菌感染になるべく抵抗し時間稼ぎが可能)。そうすることで将来的に虫歯ができた場合やクラックが進んだ場合に起こる細菌感染に抵抗できます。
初回根管治療の難易度
歯の種類や個々の歯の根の形や状態よって難易度は異なります。
一般的に、見やすく、器具が届きやすく根の形がまっすぐな前歯は難易度が低く、奥歯になるほど根の形が複雑で見えにくく、器具が届きにくいため治療の難易度が上がります。
複雑な形の根の治療では術前のCBCT画像で根管の数や形を把握する必要があります。できない場合は、根管が見落とされることも多く将来的に再治療が必要になるケースも少なくありません。
治療の難易度が低い前歯でも無菌的治療を行わない場合は細菌感染が起こりやすく後に再治療が必要になるケースもあります。
治療の難易度が高い奥歯は治療時に唾液が流入しやすいこともあり、治療中の細菌感染のリスクも高いです。
奥歯は治療時にラバーダムを装着し、無菌的治療を行うことである程度失敗のリスクを回避できますが、複雑な根の形をしたケースや、石灰化根管など難症例の場合は適切に治療を終えることが難しいため専門医による治療をお勧めします。
無菌的な治療を行えば成功率は高いですが、無菌治療を行わない場合は失敗するケース、数年後に再治療が必要になる場合が多いです。
初回根管治療が失敗すると再治療や外科治療が必要になり、特に下の奥歯は歯の寿命が縮まります。
奥歯は根の形が複雑なため治療が難しく、専門知識と技術、マイクロスコープを使わないと見逃されやすい根管もあり、専門医の治療をお勧めします。
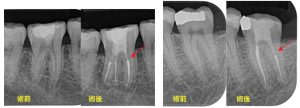
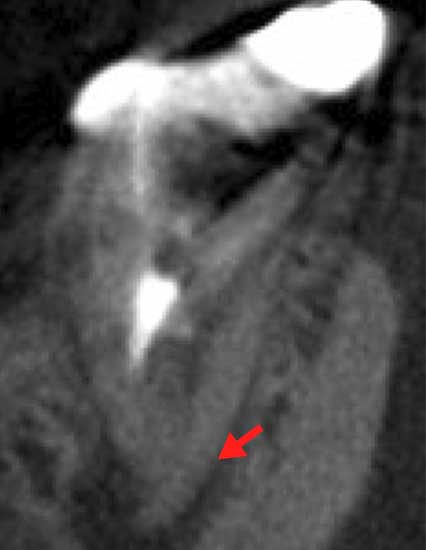
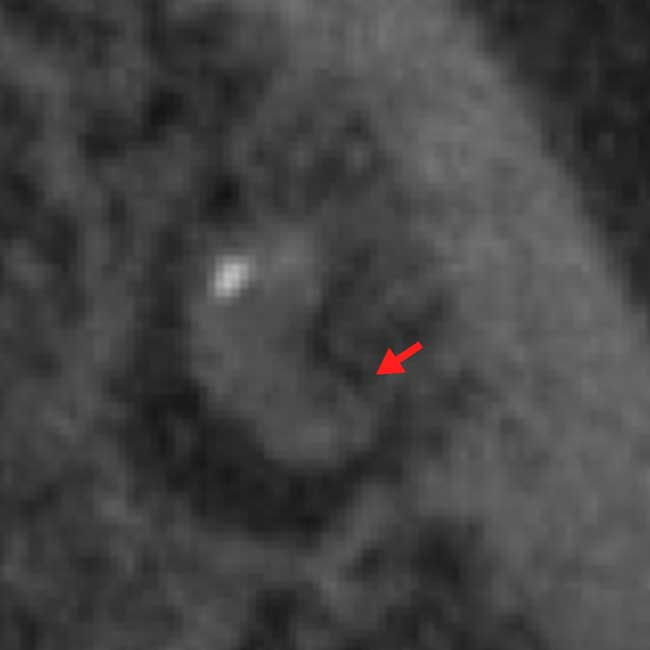
症例:右下7 難易度の高いC-shapeの根管
他医院で行った初回根管治療が失敗し痛みの症状から当院へ来医院した
術前CBCTで見逃された未処置の根管
 |
 |
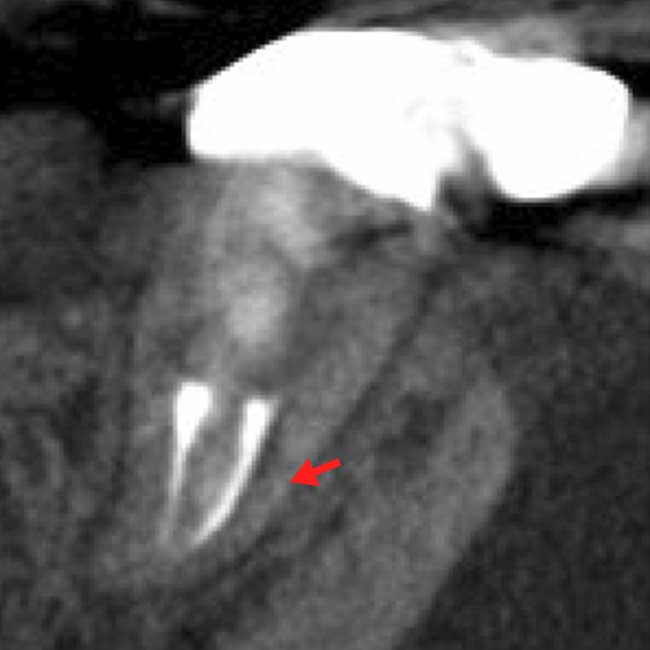
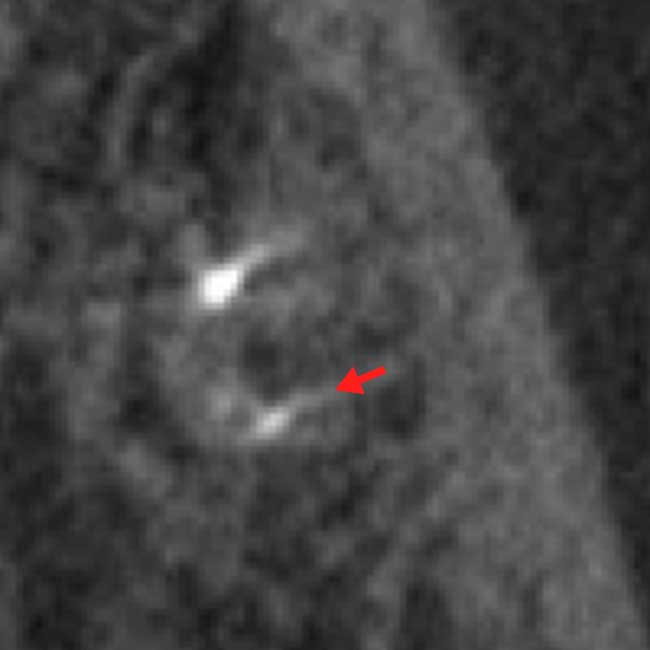
当院治療後、未処置根管を処置後8ヶ月で症状改善し骨の再生も見られ治癒が確認された
 |
 |
根管治療と歯の寿命、その後どれくらい歯が持つのか?
根管治療をした歯が将来抜歯になる理由は、いくつかありますが最も致命的な状態(ほとんどが抜歯になります)は垂直性の歯根破折を発症してしまった場合です。日本では根管治療歯に起こる垂直性の歯根破折の頻度が諸外国よりも高いことが研究でわかっています。これは根管治療が日本の保険制度のもと安価に、かつどこの歯科医院でも治療を受けることができるため、根管治療が安易に繰り返されることで、歯根が削られ薄くなりストレスが蓄積することが原因と考えられています。特に下の奥歯、第一大臼歯(一番最初に生える奥歯の永久歯)は最も歯根破折の頻度が高い歯です。虫歯になりやすいため、根管治療になるケースが多い歯です。
症例:垂直性の歯根破折、根管治療を繰り返した歯の末路・
歯根破折が発生した歯は、治療で蘇ることはなく寿命を迎えたと認識します。
根管治療は難しく失敗しやすいため再根管治療を繰り返しやすく、また咀嚼でもよく使うため、治療と咀嚼からの両方の負荷がかかるためと考えられています。次に多いのは小臼歯です。
根管治療した歯の寿命はどの程度でしょうか?10年程度は抜歯にならずにいる歯がほとんどですが、歯の種類ごとの寿命を調べた研究で30年40年と長期にわたって調査している研究はありません。
根管治療を行っても耐久性が落ちていない場合(歯や根が薄くなっていない歯)、噛み合わせの負荷が過度にかかっていない場合は長く持つと言えますし、歯根が薄く歯の耐久性が損なわれている場合はどの歯でも、負荷がかかると破折を起こす可能性があります。
当院のデータからは
60代男性(噛む力が強い)の下の第一大臼歯で再根管治療の既往はない場合、初回根管治療後30年経過している歯もあります。
逆に30代女性で初回根管治療が10年前、治療の失敗から再治療を5年前、2年前と2回繰り返すことで、歯根が薄くなり歯根破折発症、抜歯となったケースもあります。
したがって根管治療と歯の寿命は、歯の種類にも左右されますが、初回根管治療を失敗させないことで再根管治療を回避すること、と歯の耐久性を弱めない根管治療を行うこと、この二つに左右されると言えます。
垂直性の歯根破折が起こった場合の治療法は割れた根を摘出するしかありません(抜歯や抜根)。抜歯をして根を接着補修し戻す再植の方法も一部報告されていますが、咀嚼で歯を使用する奥歯では長期の予後は芳しくなく、お勧めできる方法ではありません。
歯は咀嚼で、または食いしばりなどでも毎日負荷がかかりますから割れたものを接着して使用しても、日々の負荷から接着剤が劣化し割れ目が開いていくのは明らかです。
治療後の予後評価、経過観察について
根尖性歯周炎の治療として初回根管治療を行なったっ場合、炎症の病気が治療によって治癒したかどうかを確認することが必要です。当院では術前CBCTと比較し炎症像(黒い影)が無くなり(または小さくなる)骨の再生を確認することで治癒判定としています。
骨の再生には時間がかかるため、通常は6ヶ月から1年後の経過観察を推奨しています(ヨーロッパ歯内療法学会のガイドラインでは術後1年の経過観察が推奨されています)。
歯髄炎で初回根管治療を行なった歯は元々根の周りの炎症像(黒い影)はない状態がベースになっていますので、治療後の歯の状態に応じて術後1年程度で術前と比べ変化がないかを見るために経過観察を行うと良いでしょう。
初回根管治療が失敗したと判断できるサイン
歯髄炎で初回根管治療を行なった歯は、元々根の周りの炎症像(黒い影)はない状態で治療がスタートしているため、後に根尖性歯周炎を発症する場合(レントゲンやCBCTで根の周りに黒い影)に治療が失敗したと言えるでしょう。初回治療開始または終了後すぐに痛みや腫れの発症(または悪化)が起こる場合は、治療中に急激に大量の細菌感染が起こった可能性が高いです。無症状の場合は、治療後数ヶ月から十数年後に発覚することも多いです。
症例:35歳女性。2023年に当院で左上第一大臼歯の診査を行った際に根の周りに炎症像はなく、そのままかかりつけ医院で虫歯治療を行ったが、2024年12月に激しい歯髄炎の症状から、近くに歯科医院で初回根管治療を行った。治療後7ヶ月経過しても痛みが改善せず、物が噛めないため当院受診。CBCT画像で明らかな黒い影(根尖性歯周炎)。治療時の細菌流入による細菌感染が原因と思われる。
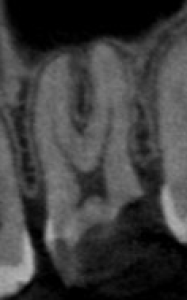 当院で以前診査のために撮影したCT画像 |
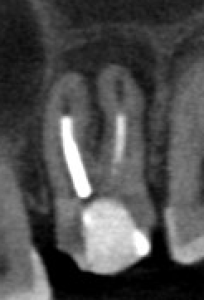 他医院で初回根管治療後7ヶ月のCT 画像、根の周りの炎症像が明らかです |
症例:30代女性。10年前に初回根管治療をした右下6、初回根管治療のクオリティーは低く、根元までしっかり治療ができていませんが2021年のレントゲンでは異常なし、CBCTでわずかな黒い影があります、この時は無症状のため治療は行わず経過観察となりました。2025年に撮影のCBCT画像では黒い影が大きくなり進行が明らかです。引き続き無症状ですが、病気の拡大傾向を認めたため治療へ。
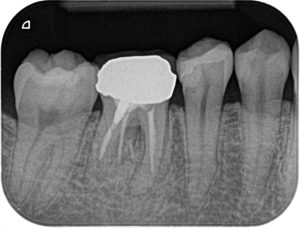 2021年のレントゲン像 |
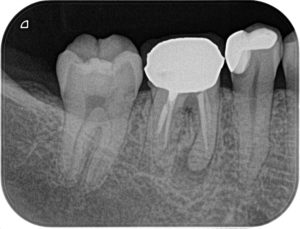 2025年のレントゲン像 |
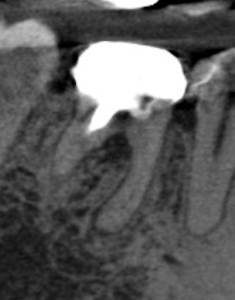
2021年のCBCT画像 |
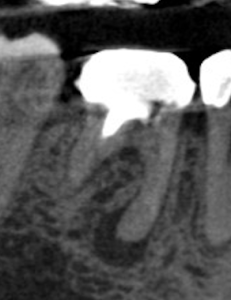
2025年のCBCT画像 |
初回根管治療しないで放置したらどうなる?
歯髄壊死が起こり細菌感染を伴うと根の周りの炎症(根尖性歯周炎)を発症します
さらに放置すると細菌が日々増えるため根付いてしまい、炎症のサイズが大きくなり、難治化し根管治療で効果が出にくく、その場合は外科治療の併用が必要になります。
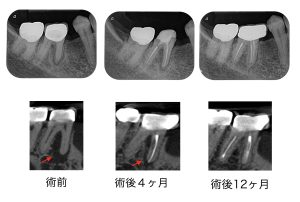
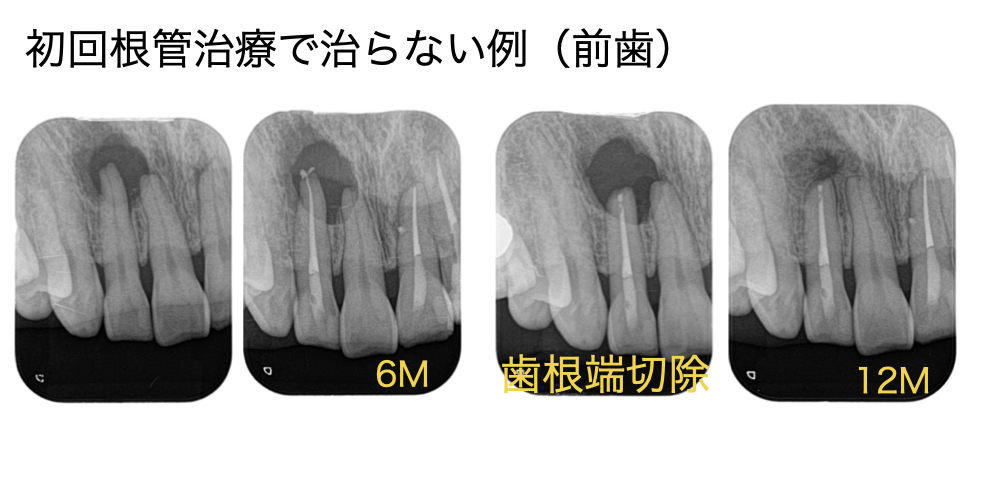
症例:右上2に大きな炎症像があります。初回根管治療後6ヶ月でサイズに変化はなく腫れの症状再発、非治癒判定となり外科治療(歯根端切除術)適応となりました。歯根端切除術後12ヶ月後骨の再生を認め治癒判定となりました。
根管治療以外の選択肢
2つの選択肢があります
歯髄炎の場合、ステージによっては部分的に歯髄切除を行う断髄法が可能です
歯髄壊死の歯には適応できません。
まずは専門医の診断を仰ぎましょう。
→詳しくは生活歯髄療法へ
抜歯 細菌感染を起こした歯ごと根こそぎ除去します。